Bronchiolite Obliterante: Guida Completa - Cause, Sintomi, Diagnosi e Trattamenti
Pubblicato il 9 marzo 2026 da Johann
Familiare di una persona affetta da BO
Conosciuta anche come: popcorn lung · bronchiolite costrittiva · PIBO · BOS
Aggiornato il 9 marzo 2026 — Fonti: NCBI, PubMed, Orphanet, ERS/ATS/ISHLT, Frontiers in Pediatrics, RespiRare
Sommario
- In sintesi: cos'è la bronchiolite obliterante?
- Definizione medica
- Cause e fattori di rischio
- Fisiopatologia: cosa succede nei polmoni
- Sintomi: come si manifesta la malattia
- Diagnosi: come confermare la malattia
- Classificazione di gravità (BOS post-trapianto)
- Trattamenti: opzioni terapeutiche attuali
- Prognosi ed evoluzione
- Prevenzione: come ridurre i rischi
- Prospettive di ricerca e progressi recenti
- Domande frequenti (FAQ)
In sintesi: cos'è la bronchiolite obliterante?
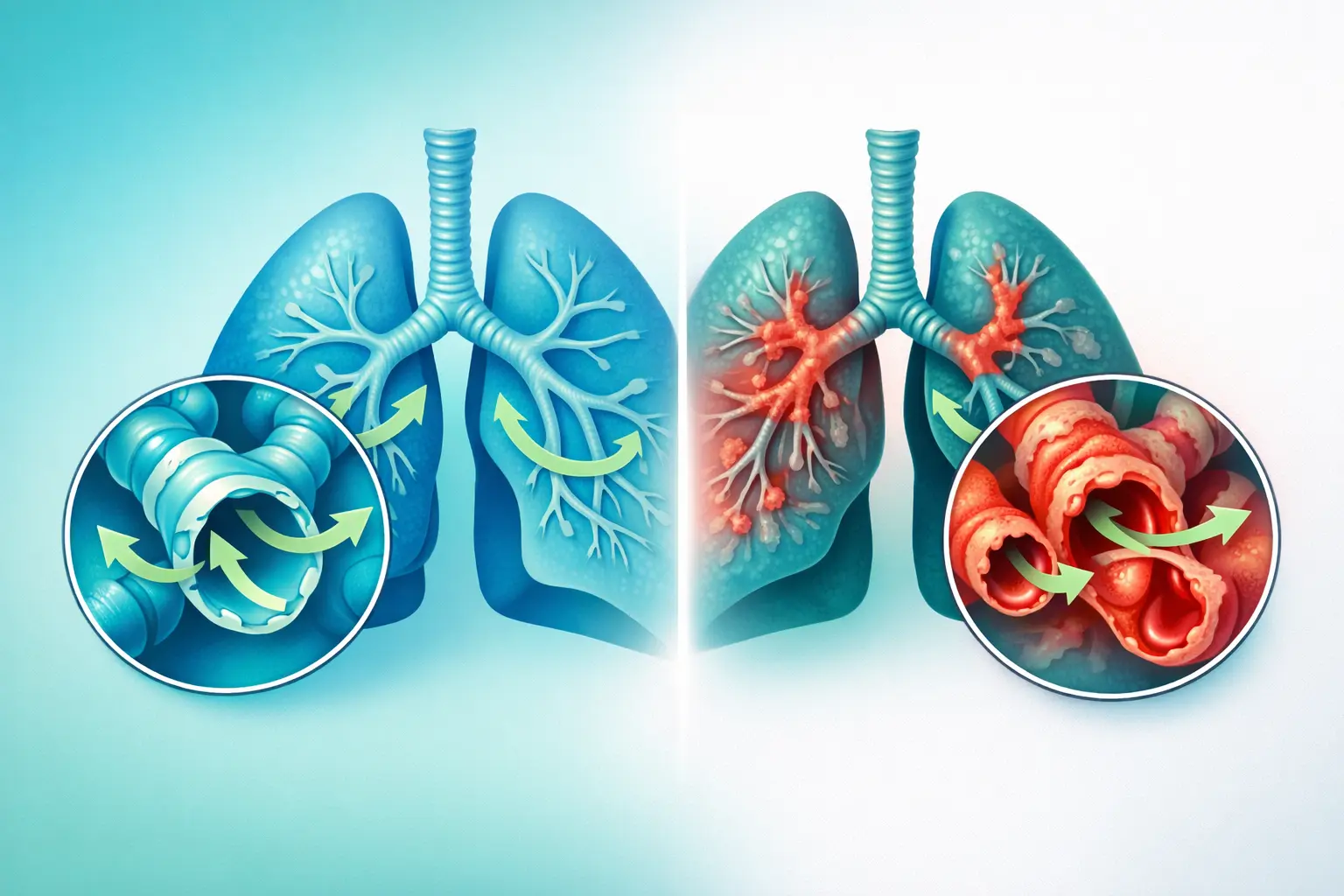
Per capirlo semplicemente: immaginate i vostri polmoni come un albero. I rami grandi sono i bronchi, e in fondo ci sono migliaia di piccolissimi ramoscelli: sono i bronchioli. La bronchiolite obliterante è quando questi piccoli ramoscelli si infiammano, cicatrizzano e si ostruiscono progressivamente. L'aria circola sempre più difficilmente. Si respira peggio, si tossisce, ci si stanca rapidamente. E purtroppo, questi danni sono nella maggior parte dei casi irreversibili.
È una malattia rara, cronica e grave. Può colpire sia i bambini che gli adulti, ma per ragioni molto diverse. Nel bambino, si manifesta più spesso dopo una grave infezione respiratoria (si parla di bronchiolite obliterante post-infettiva). Nell'adulto, è frequentemente legata a un trapianto d'organo (polmone o midollo osseo), all'inalazione di sostanze tossiche, o a certe malattie autoimmuni.
Il soprannome "popcorn lung" (polmone da popcorn) deriva da una storia significativa: all'inizio degli anni 2000, negli Stati Uniti, operai di fabbriche di popcorn hanno sviluppato questa malattia dopo aver inalato per anni un prodotto chimico, il diacetile, che conferiva il gusto di burro al popcorn. Oggi, questo legame è stato evocato anche in relazione ad alcuni aromi delle sigarette elettroniche, anche se nessun caso di bronchiolite obliterante direttamente legato allo svapo è stato confermato ad oggi nei consumatori individuali.
In altre parole: non si tratta della bronchiolite classica del lattante (che è acuta e virale), ma di una malattia polmonare cronica e molto più seria.
Definizione medica della bronchiolite obliterante
La bronchiolite obliterante (BO), designata anche con i termini di bronchiolite costrittiva o bronchiolite obliterante cronica, è una patologia polmonare ostruttiva caratterizzata da un'infiammazione transmurale e circonferenziale dei bronchioli terminali e respiratori. Questa infiammazione evolve verso una fibrosi peribronchiolare con restringimento progressivo — fino all'obliterazione completa — del lume delle piccole vie aeree, risparmiando gli spazi alveolari e il parenchima polmonare distale.
Classificata come malattia rara da Orphanet (codice ORPHA:1303), la BO è stata descritta per la prima volta con questo termine da Reynaud nel 1835 e chiaramente caratterizzata nella letteratura scientifica a partire dal 1981. La sua incidenza esatta nella popolazione generale resta difficile da stabilire, ma colpisce una proporzione importante di pazienti trapiantati: circa il 75% dei riceventi di trapianto polmonare a 10 anni, e tra il 5% e il 14% dei riceventi di trapianto di cellule staminali ematopoietiche.
Attenzione alla terminologia: la bronchiolite obliterante (BO) non deve essere confusa con la bronchiolite obliterante con polmonite organizzata (BOOP), oggi chiamata polmonite organizzata criptogenetica (COP). Si tratta di due entità cliniche e istologiche distinte. La BOOP/COP colpisce gli alveoli oltre ai bronchioli e risponde generalmente bene ai corticosteroidi, mentre la BO è un'affezione strettamente bronchiolare, spesso refrattaria al trattamento.
Cause e fattori di rischio
Le cause della bronchiolite obliterante sono molteplici. Si distinguono classicamente quattro grandi categorie eziologiche.
1. Bronchiolite obliterante post-infettiva (PIBO)
È la forma più frequente nel bambino. Si manifesta dopo un'infezione respiratoria severa che danneggia l'epitelio dei bronchioli, scatenando una risposta infiammatoria e poi fibrosa che porta all'ostruzione delle piccole vie aeree.
I principali agenti patogeni coinvolti sono:
- Adenovirus (sierotipi 3, 7, 11, 21, e più recentemente il 55) — responsabile dal 20 al 69% dei casi di PIBO. Fino al 28% dei bambini sopravvissuti a una polmonite severa da adenovirus possono sviluppare una PIBO.
- Mycoplasma pneumoniae — sempre più coinvolto, soprattutto nei bambini più grandi, con un'incidenza crescente in Asia.
- Virus respiratorio sinciziale (VRS), influenza, citomegalovirus, HIV, HHV-8.
- Infezioni batteriche e fungine più raramente.
I fattori di rischio identificati per lo sviluppo della PIBO dopo una polmonite da adenovirus comprendono: l'ipossiemia, il wheezing persistente, il ricorso alla ventilazione meccanica, la durata prolungata dell'ospedalizzazione e la durata della febbre.
Dato significativo: la diagnosi di PIBO è spesso considerevolmente ritardata. La letteratura riporta un ritardo medio tra la comparsa dei sintomi e la diagnosi che va da 15 a 88 mesi. Questo ritardo è dovuto alla somiglianza dei sintomi con l'asma non controllata.
2. Sindrome da bronchiolite obliterante post-trapianto (BOS)
È la principale causa di fallimento a medio e lungo termine del trapianto polmonare. La BOS è considerata una forma di rigetto cronico del trapianto. Più del 50% dei riceventi sviluppa un certo grado di BO entro 5 anni, con un ritardo medio di diagnosi di 16-20 mesi.
Dopo un trapianto di cellule staminali ematopoietiche (allotrapianto di midollo osseo), la BO si manifesta nel 5-14% dei casi e costituisce una manifestazione della malattia del trapianto contro l'ospite (GVH) cronica. Il rischio è stimato intorno al 14% nei pazienti che sviluppano una GVH cronica.
I fattori di rischio includono: gli episodi di rigetto acuto cellulare, la presenza di anticorpi anti-HLA, il reflusso gastroesofageo con microaspirazioni, il fumo e alcune infezioni virali che si verificano nei primi 100 giorni post-trapianto.
3. Bronchiolite obliterante di origine tossica o professionale
L'inalazione di sostanze chimiche irritanti può provocare una BO. Gli agenti tossici più documentati comprendono: il diacetile (aroma di burro), il biossido di zolfo, il biossido di azoto (silos agricoli), l'ammoniaca, il cloro, il cloruro di tionile, l'isocianato di metile, il fluoruro di idrogeno, il fosgene, il gas mostarda e l'ozono.
Il caso emblematico del diacetile e del "popcorn lung": all'inizio degli anni 2000, il NIOSH ha documentato casi di BO tra gli operai di una fabbrica di popcorn nel Missouri, esposti massicciamente ai vapori di diacetile. Questo composto (C₄H₆O₂), naturalmente presente nel burro e nel formaggio, provoca un'infiammazione cronica dei bronchioli quando viene inalato in grande quantità nel tempo.
Il legame con lo svapo: nel 2015, uno studio dell'Università di Harvard ha rilevato la presenza di diacetile in alcuni liquidi per sigarette elettroniche aromatizzati. Nel 2019, il Canadian Medical Association Journal ha riportato un caso in un utilizzatore di sigaretta elettronica. Tuttavia, ad oggi, nessuna serie di casi ha formalmente stabilito che lo svapo causi la BO a livello di popolazione. In Francia e in Europa, la maggior parte dei produttori ha rimosso il diacetile dai propri prodotti. La prudenza resta comunque raccomandata: più di 180 agenti aromatizzanti utilizzati nei liquidi per sigarette elettroniche non sono mai stati testati per l'inalazione.
4. Bronchiolite obliterante associata a malattie autoimmuni
Diverse malattie sistemiche sono associate allo sviluppo di una BO: l'artrite reumatoide (la più frequente), il lupus eritematoso sistemico, le malattie infiammatorie intestinali, la sindrome di Stevens-Johnson, il pemfigo paraneoplastico, e più raramente l'artrite idiopatica giovanile o la nefropatia da IgA.
In rari casi, nessuna eziologia può essere identificata: si parla allora di bronchiolite obliterante idiopatica o criptogenetica.
Fisiopatologia: cosa succede nei polmoni
Il meccanismo patogenetico della BO segue uno schema comune, indipendentemente dalla causa iniziale, sebbene alcune specificità varino a seconda dell'eziologia.
Fase 1 — Aggressione iniziale: una lesione danneggia le cellule epiteliali dei bronchioli terminali e respiratori. Questa aggressione può essere infettiva, chimica, immunologica o ischemica. Provoca una necrosi localizzata dell'epitelio bronchiolare.
Fase 2 — Risposta infiammatoria disregolata: l'infiammazione delle strutture sottoepiteliali provoca un accumulo di essudato fibrinopurulento nel lume bronchiolare. Si osserva un'infiltrazione da parte di linfociti, neutrofili e macrofagi. Le citochine pro-infiammatorie (IL-8, IFN-γ) sono significativamente elevate.
Fase 3 — Fibroproliferazione: la denudazione della mucosa espone i miofibroblasti della sottomucosa, che proliferano in maniera eccessiva. Questo processo di riparazione aberrante porta al deposito di collagene e di mucopolisaccaridi acidi, restringendo progressivamente il lume bronchiolare.
Fase 4 — Fibrosi e obliterazione: il tessuto fibroso riempie parzialmente o totalmente il lume delle piccole vie aeree, causando un'ostruzione fissa e irreversibile. Talvolta, polipi intraluminali (corpi di Masson) si formano per proliferazione di istiociti e capillari.
Nel contesto post-trapianto polmonare, il meccanismo coinvolge specificamente un'insufficienza microvascolare e risposte allo-immuni dirette contro il trapianto.
Sul piano istopatologico, si distinguono due tipi: il tipo costrittivo (fibrosi peribronchiolare con compressione esterna) e il tipo proliferativo (ostruzione intraluminale da polipi di tessuto di granulazione). Queste due forme possono coesistere.
Sintomi: come si manifesta la malattia
La bronchiolite obliterante è una malattia insidiosa. I sintomi sono spesso poco specifici all'inizio, il che spiega gli errori e i ritardi diagnostici frequenti. Compaiono generalmente da 2 a 8 settimane dopo l'aggressione iniziale, poi si aggravano progressivamente.
I sintomi principali comprendono:
- Dispnea progressiva: inizialmente sotto sforzo (salire le scale, correre), poi a riposo nelle forme avanzate. È spesso il primo segno.
- Tosse secca persistente: non produttiva, che non risponde ai trattamenti classici per la tosse o l'asma.
- Wheezing (sibili respiratori): soprattutto all'espirazione.
- Stanchezza cronica: diminuzione della tolleranza allo sforzo.
- Broncorrea: aumento della secrezione di muco bronchiale negli stadi avanzati.
- Ipossiemia tardiva: diminuzione progressiva della saturazione di ossigeno nel sangue.
Nel bambino in particolare: i sintomi persistono oltre 6 settimane dopo un'infezione acuta severa, con tachipnea, tosse grassa cronica e crepitii diffusi all'auscultazione. Il bambino che era fino ad allora in buona salute non recupera il suo stato respiratorio normale.
⚠️ Attenzione — Trappola diagnostica: la BO è spesso confusa con l'asma non controllata, la BPCO, o una semplice "tosse post-infettiva". La differenza cruciale è che l'ostruzione bronchiale nella BO è fissa e non reversibile con i broncodilatatori, a differenza dell'asma.
Diagnosi: come confermare la malattia
La diagnosi della bronchiolite obliterante si basa su un insieme di argomenti clinici, funzionali e radiologici.
Anamnesi ed esame clinico
Il medico ricerca un'anamnesi di esposizione (infezione severa, trapianto recente, esposizione professionale), una cronologia compatibile e sintomi persistenti non reversibili. L'auscultazione può rivelare wheezing espiratorio e/o crepitii.
Prove di funzionalità respiratoria (PFR)
La spirometria mostra un disturbo ventilatorio ostruttivo caratterizzato da una diminuzione del VEMS (volume espiratorio massimo al secondo), non reversibile con broncodilatatori. Il rapporto VEMS/CVF è ridotto. La misurazione del FEF 25-75 può essere alterata precocemente.
TC toracica ad alta risoluzione (HRCT)
È l'esame di imaging fondamentale. I segni caratteristici comprendono: un aspetto detto "a mosaico" della perfusione, un intrappolamento aereo visibile sulle scansioni in espirazione, un ispessimento delle pareti bronchiolari e talvolta bronchiectasie centrali.
Broncoscopia e lavaggio broncoalveolare (BAL)
Il BAL mostra frequentemente una neutrofilia elevata (dal 46% al 90% delle cellule). Permette anche di escludere un'infezione attiva.
Biopsia polmonare
La biopsia polmonare chirurgica resta il "gold standard" per la diagnosi di certezza. Mostra l'infiammazione peribronchiolare, la fibrosi e l'obliterazione del lume. Tuttavia, è invasiva e soggetta a errori di campionamento. Le linee guida internazionali (ISHLT/ATS/ERS) permettono ormai di porre la diagnosi di BOS sulla base del declino del VEMS senza biopsia.
Altri esami complementari
Un ECG può ricercare segni di ipertensione polmonare. L'ossimetria notturna può rivelare desaturazioni. Esami ematici permettono di escludere altre cause.
Strumento clinico predittivo (Colom & Teper) per la PIBO: un punteggio basato su tre variabili — precedente tipico di bronchiolite severa in un bambino precedentemente sano, esposizione documentata all'adenovirus, e aspetto a mosaico alla TC HR — permette di sospettare precocemente la diagnosi. Un punteggio ≥ 7 suggerisce un rischio elevato di PIBO.
Classificazione di gravità (BOS post-trapianto)
L'ISHLT (International Society for Heart and Lung Transplantation) ha definito stadi di gravità basati sulla percentuale di declino del VEMS rispetto al miglior valore post-trapianto.
| Stadio BOS | VEMS rispetto al miglior valore | Significato |
|---|---|---|
| BOS 0 | > 90% | Normale |
| BOS 0-p | 81–90% e/o FEF25-75 ≤ 75% | Potenziale (allarme precoce) |
| BOS 1 | 66–80% | Lieve |
| BOS 2 | 51–65% | Moderato |
| BOS 3 | ≤ 50% | Severo |
Ogni stadio è suddiviso in "a" (senza documentazione istologica) e "b" (con biopsia che conferma la BO).
Trattamenti: opzioni terapeutiche attuali
⛔ Informazione essenziale: la bronchiolite obliterante è una malattia irreversibile e cronica. Non esiste un trattamento curativo. L'obiettivo terapeutico è rallentare la progressione, alleviare i sintomi e prevenire le complicanze.
Eliminazione dell'agente causale
In caso di esposizione tossica professionale, la prima misura è la cessazione immediata dell'esposizione. Nel post-trapianto, l'ottimizzazione dell'immunosoppressione è la priorità.
Trattamenti farmacologici
- Corticosteroidi: sistemici (prednisone, metilprednisolone) e/o inalatori (fluticasone). I boli IV di metilprednisolone (20-30 mg/kg per 3 giorni consecutivi, ripetuti mensilmente per 3-6 mesi) sono utilizzati nel bambino nella PIBO, con un miglioramento clinico nella maggior parte dei casi.
- Azitromicina: antibiotico macrolide con proprietà antinfiammatorie e immunomodulatrici. Standard di trattamento nella BOS post-trapianto. In profilassi, ridurrebbe la prevalenza della BOS. Recenti segnalazioni hanno mostrato un rischio potenziale di eccesso di mortalità per recidiva tumorale in certi contesti, imponendo una valutazione prudente.
- Immunosoppressori: ciclofosfamide, tacrolimus, ciclosporina — utilizzati principalmente nelle forme autoimmuni o post-trapianto.
- Broncodilatatori inalatori: efficacia limitata (ostruzione fissa), ma sollievo sintomatico parziale possibile.
- Montelukast: antagonista dei leucotrieni, sempre più utilizzato come adiuvante (triplice terapia FAM: fluticasone, azitromicina, montelukast).
- Terapie mirate (prospettive): gli inibitori delle citochine pro-infiammatorie sono una via di ricerca promettente.
Trattamenti non farmacologici
- Ossigenoterapia: a domicilio in caso di ipossiemia cronica, in particolare notturna o da sforzo.
- Riabilitazione polmonare: programmi strutturati di esercizi e di educazione terapeutica.
- Fotoferesi extracorporea (ECP): tecnica emergente nella BOS refrattaria post-trapianto, risultati incoraggianti.
- Radioterapia linfoide (esplorativa): risultati preliminari incoraggianti ma livello di prova ancora debole.
- Trapianto polmonare: opzione di ultima risorsa nelle forme terminali, incluso il ritrapianto.
Prognosi ed evoluzione
La prognosi dipende fortemente dall'eziologia, dalla gravità alla diagnosi e dalla risposta al trattamento.
- PIBO nel bambino: prognosi più favorevole rispetto alle forme post-trapianto. Mortalità bassa ma cronicità elevata. Circa il 68% dei bambini ha un'evoluzione favorevole. In rari casi, un riassorbimento parziale può verificarsi. Le forme legate alla sindrome di Stevens-Johnson sono spesso progressive.
- BOS post-trapianto polmonare: prognosi più sfavorevole. La probabilità di rimanere indenni dalla BOS a 5 anni è solo del 36%. La sopravvivenza post-BOS è di circa il 51% a 3 anni. Il rischio di decesso è moltiplicato per circa 6.
- BO legata a malattie autoimmuni: l'immunosoppressione può stabilizzare il quadro clinico. Evoluzione variabile.
- BO di origine tossica: si stabilizza spesso dopo la cessazione dell'esposizione, ma generalmente non regredisce.
Senza trattamento, l'evoluzione naturale tende verso un'insufficienza respiratoria cronica progressiva, potenzialmente fatale.
Prevenzione: come ridurre i rischi
- Vaccinazioni aggiornate: influenza annuale, vaccino antipneumococcico, immunoprofilassi anti-VRS (palivizumab) per i neonati a rischio.
- Trattamento rapido delle infezioni respiratorie: in particolare nel bambino, per limitare i danni bronchiolari.
- Protezione respiratoria in ambiente professionale: dispositivi adeguati in caso di esposizione ad agenti chimici volatili.
- Cessazione del fumo ed evitamento del fumo passivo: fattore aggravante maggiore.
- Sorveglianza rigorosa post-trapianto: spirometria regolare e trattamento profilattico con azitromicina.
- Prudenza con lo svapo: privilegiare i liquidi per sigarette elettroniche certificati senza diacetile né sostituti sospetti.
- Evitare qualsiasi contatto infettivo: particolarmente per i pazienti immunodepressi o trapiantati.
Prospettive di ricerca e progressi recenti
Biomarcatori precoci: l'identificazione di marcatori biologici che permettano una diagnosi prima dell'instaurarsi della fibrosi è una sfida importante. Le citochine IL-8 e IFN-γ, così come la LDH sierica, sono elevate nelle forme post-adenovirali e sono oggetto di studi predittivi.
Microbioma polmonare: studi sulla BOS post-trapianto hanno dimostrato che la disbiosi microbica è associata a un rischio aumentato di BO e a un'evoluzione più sfavorevole.
Consenso internazionale cinese 2023: la Cina ha pubblicato una riformulazione del consenso di esperti sulla diagnosi e il trattamento della BO nel bambino, integrando i progressi recenti nella diagnosi precoce e nelle strategie terapeutiche.
Road map ERS/EBMT 2025: un gruppo di lavoro internazionale ha pubblicato una tabella di marcia per migliorare lo screening precoce della BO post-allotrapianto, con proposte per ridefinire i criteri diagnostici.
Modelli predittivi e nomogrammi: nomogrammi clinici permettono di prevedere la prognosi della PIBO dalla diagnosi, a partire dalla funzione polmonare iniziale e dai segni di infiammazione bronchiolare.
Domande frequenti (FAQ)
Cos'è la bronchiolite obliterante in termini semplici?
È una malattia in cui le più piccole vie respiratorie dei polmoni (i bronchioli) si infiammano, cicatrizzano e si ostruiscono progressivamente. L'aria circola sempre più difficilmente, provocando un affanno cronico. I danni sono purtroppo irreversibili nella maggior parte dei casi.
Quali sono le cause principali?
Le quattro grandi cause sono: le infezioni respiratorie severe (soprattutto adenovirus nel bambino), i trapianti d'organo (polmone, midollo osseo), l'inalazione di sostanze tossiche (diacetile, gas chimici industriali) e alcune malattie autoimmuni (artrite reumatoide, lupus).
La bronchiolite obliterante è guaribile?
No, è una malattia irreversibile. I trattamenti (corticosteroidi, azitromicina, immunosoppressori, ossigenoterapia) mirano a rallentare la progressione e alleviare i sintomi. Nei casi più gravi, un trapianto polmonare può essere preso in considerazione.
Qual è il legame tra svapo e popcorn lung?
Il diacetile, un aroma che conferisce un gusto burroso, è stato rilevato in alcuni liquidi per sigarette elettroniche. È noto per causare la BO nei lavoratori esposti massicciamente. Tuttavia, nessun caso formale di BO direttamente causato dallo svapo è stato confermato su larga scala. In Europa, la maggior parte dei produttori ha rimosso il diacetile dai propri prodotti.
Qual è la differenza con la bronchiolite del lattante?
La bronchiolite acuta del lattante è un'infezione virale frequente (spesso da VRS), generalmente benigna e che guarisce in poche settimane. La bronchiolite obliterante è una malattia cronica, rara e grave, con danni permanenti ai polmoni. Sono due patologie molto diverse nonostante il nome simile.
Come si diagnostica la bronchiolite obliterante?
La diagnosi si basa sulla combinazione di un'anamnesi compatibile, di prove di funzionalità respiratoria che mostrano un'ostruzione fissa non reversibile, di una TC toracica ad alta risoluzione (aspetto a mosaico, intrappolamento aereo) e talvolta di una biopsia polmonare.
Si può prevenire la bronchiolite obliterante?
Alcune misure riducono il rischio: vaccinazioni aggiornate (influenza, pneumococco, VRS), trattamento rapido delle infezioni respiratorie nel bambino, protezione respiratoria professionale, cessazione del fumo, sorveglianza regolare post-trapianto e prudenza con i liquidi aromatizzati per sigarette elettroniche.
Fonti e riferimenti
- StatPearls / NCBI — Bronchiolitis Obliterans
- Orphanet — Bronchiolite obliterante (ORPHA:1303)
- ISHLT/ATS/ERS — Diagnosis and Management of BOS (2014)
- RespiRare — Bronchiolite obliterante non legata a trapianto
- Association Pulmonaire du Québec
- Frontiers in Pediatrics — Fattori di rischio PIBO/adenovirus (2024)
- Canadian Respiratory Journal — Postinfectious BO in Children (2025)
- Canadian Respiratory Journal — PIBO Workshop Report (2020)
- European Lung Foundation — Trattamento cGvHD polmonare
- National Jewish Health — Bronchiolitis Obliterans
Avvertenza: questo articolo è fornito a solo scopo informativo e educativo. Non sostituisce in alcun caso una consulenza medica. Se voi o il vostro bambino presentate sintomi respiratori persistenti, consultate un medico o un pneumologo.